Contenido
- Unas palabras sobre la enfermedad hemolítica del recién nacido…
- Las causas de la enfermedad hemolítica del recién nacido.
- Síntomas y formas de la enfermedad hemolítica de un niño.
- Diagnóstico de la enfermedad hemolítica del recién nacido
- Enfermedad hemolítica del recién nacido – tratamiento
- Enfermedad hemolítica del recién nacido – profilaxis
De acuerdo con su misión, el Consejo Editorial de MedTvoiLokony hace todo lo posible para proporcionar contenido médico confiable respaldado por los últimos conocimientos científicos. La marca adicional "Contenido verificado" indica que el artículo ha sido revisado o escrito directamente por un médico. Esta verificación en dos pasos: un periodista médico y un médico nos permite brindar contenido de la más alta calidad en línea con el conocimiento médico actual.
Nuestro compromiso en esta área ha sido apreciado, entre otros, por la Asociación de Periodistas por la Salud, que otorgó al Consejo Editorial de MedTvoiLokony el título honorífico de Gran Educador.
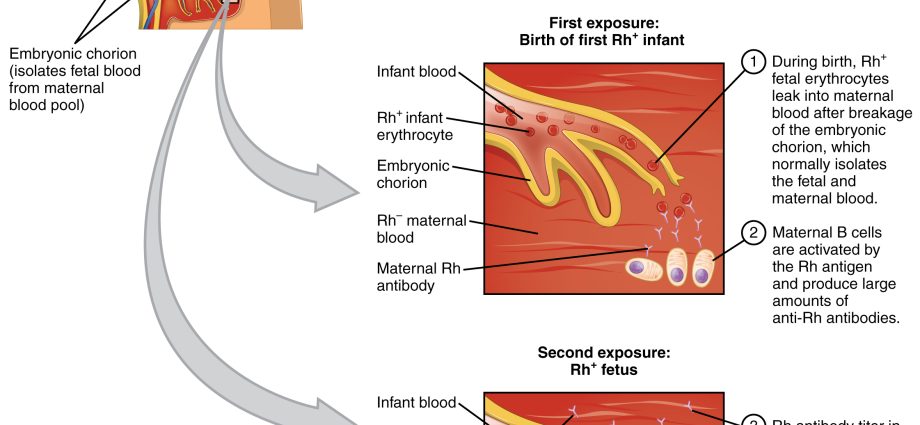
Una enfermedad hemolítica neonatal es una condición causada por una incompatibilidad (conflicto) en el factor Rh o grupos sanguíneos AB0 entre la madre y el feto. La dolencia provoca la producción de anticuerpos en la sangre de la madre, lo que a su vez conduce a la descomposición de los glóbulos rojos del feto y del recién nacido. La forma más peligrosa de enfermedad hemolítica es la ictericia.
Unas palabras sobre la enfermedad hemolítica del recién nacido…
La dolencia está relacionada con un conflicto serológico, es decir, una situación en la que el grupo sanguíneo de la madre es diferente del grupo sanguíneo del niño. La enfermedad hemolítica provoca la producción de anticuerpos en la sangre de la madre que descomponen los glóbulos rojos del feto y del recién nacido. La forma más peligrosa de la enfermedad es la ictericia neonatal grave, causada por el rápido aumento de los niveles de bilirrubina en la sangre y el desarrollo de anemia. Cuando el nivel de bilirrubina supera un cierto umbral, puede dañar el cerebro, lo que se conoce como ictericia de los testículos de la base del cerebrolo que resulta, si el niño sobrevive, en un subdesarrollo psicofísico. Actualmente, el conflicto serológico no es un problema tan grande como en el siglo XIX.
Las causas de la enfermedad hemolítica del recién nacido.
Todos tenemos un grupo sanguíneo específico y, en condiciones normales, un cuerpo sano no produce anticuerpos contra sus células sanguíneas. El grupo sanguíneo Rh+ no produce anticuerpos contra este factor, es decir anti-Rh. De manera similar, el cuerpo de un paciente con el grupo sanguíneo A no produce anticuerpos anti-A. Sin embargo, esta regla no se aplica a las mujeres embarazadas, por lo que la enfermedad hemolítica del recién nacido se produce por un conflicto entre la sangre del bebé y los anticuerpos producidos por la madre. En pocas palabras: la sangre de la madre es alérgica a la sangre del bebé. Los anticuerpos de una mujer embarazada pueden atravesar la placenta (en el embarazo actual o en el próximo) y atacar las células sanguíneas del bebé. La consecuencia es entonces la enfermedad hemolítica del niño.
Síntomas y formas de la enfermedad hemolítica de un niño.
La forma más leve de enfermedad hemolítica es la destrucción excesiva de las células sanguíneas del bebé. Un niño nace con anemiasuele acompañarse de agrandamiento del bazo y del hígado, pero esto no representa una amenaza para su vida. Con el tiempo, el cuadro sanguíneo mejora significativamente y el bebé se desarrolla adecuadamente. Sin embargo, se debe enfatizar que en algunos casos la anemia es severa y requiere tratamiento especializado.
Otra forma de enfermedad hemolítica. hay ictericia severa. Su bebé parece estar completamente sano, pero comienza a desarrollar ictericia el primer día después del nacimiento. Hay un aumento muy rápido de la bilirrubina, que es la responsable del color amarillo de la piel. La ictericia es un gran peligro porque su concentración más allá de cierto nivel tiene un efecto tóxico en el cerebro del bebé. Incluso puede causar daño cerebral. En niños con ictericia, se observan convulsiones y tensión muscular excesiva. Incluso si se salva a un niño, la ictericia puede tener consecuencias graves, por ejemplo, un niño puede perder la audición, sufrir epilepsia e incluso tener dificultades para hablar y mantener el equilibrio.
La última y más grave forma de enfermedad hemolítica del recién nacido es generalizada. hinchazón fetal. Como resultado de la destrucción de las células sanguíneas del bebé por los anticuerpos de la madre (todavía en la etapa de la vida fetal), se altera la circulación del recién nacido y aumenta la permeabilidad de sus vasos. ¿Qué significa? El líquido de los vasos sanguíneos se escapa a los tejidos adyacentes, lo que provoca la formación de edema interno en órganos importantes, como el peritoneo o el saco pericárdico que rodea el corazón. Al mismo tiempo, el niño pequeño desarrolla anemia. Desafortunadamente, la hinchazón fetal es tan grave que con mayor frecuencia conduce a la muerte del feto mientras aún está en el útero o justo después del nacimiento.
Diagnóstico de la enfermedad hemolítica del recién nacido
Por lo general, una mujer embarazada se someterá a pruebas de detección para identificar la presencia de anticuerpos anti-RhD u otros anticuerpos igualmente relevantes. Por lo general, en el primer trimestre del embarazo, se realiza la prueba de antiglobulina (prueba de Coombs) si los padres del niño son incompatibles con RhD. Incluso si el resultado es negativo, la prueba se repite cada trimestre y un mes antes del parto. A su vez, un resultado positivo de la prueba es una indicación para ampliar el diagnóstico y realizar pruebas del tipo y título de anticuerpos. Un título de anticuerpos bajo (por debajo de 16) requiere solo un tratamiento conservador, es decir, un control mensual del título de anticuerpos. Por otro lado, el diagnóstico de títulos elevados de anticuerpos (superiores a 32) requiere un tratamiento más invasivo. Una indicación para esto también es la identificación de la dilatación de la vena umbilical, hepatomegalia y placenta engrosada en la ecografía. Luego, se realizan la aminopunción y la cordocentesis (obtención de una muestra de sangre fetal para análisis). Estas pruebas permiten evaluar con precisión qué tan avanzada está la anemia fetal, evaluar el tipo de sangre y la presencia de antígenos apropiados en las células sanguíneas. Los resultados normalizados requieren que la prueba se repita después de algunas semanas.
El tratamiento se inicia cuando se encuentra anemia severa. Además, se realiza un método PCR que confirma la presencia del antígeno D. La falta de este antígeno excluye la aparición de enfermedad hemolítica del feto.
Enfermedad hemolítica del recién nacido – tratamiento
El tratamiento de las dolencias implica principalmente la transfusión de sangre exógena intrauterina bajo control ecográfico. La sangre se administra en el lecho vascular o en la cavidad peritoneal del feto. Se requieren 3-4 ciclos de transfusión para completar el intercambio de sangre. La terapia debe continuarse hasta que el feto sea capaz de una vida ectópica. Además, los médicos recomiendan terminar el embarazo hasta un máximo de 37 semanas. Después del nacimiento, el recién nacido suele requerir transfusiones de albúmina y fototerapia, en casos más graves se realiza transfusión de reemplazo o complementaria. Además del tratamiento, la prevención de enfermedades también es importante.
Enfermedad hemolítica del recién nacido – profilaxis
La profilaxis de la enfermedad hemolítica puede ser específica e inespecífica. El primero es evitar el contacto con sangre extraña y seguir las reglas de transfusión de sangre compatible con el grupo después de la prueba cruzada. El segundo, a su vez, se basa en la aplicación de inmunoglobulina anti-D 72 horas antes de la fuga sanguínea esperada, es decir:
- durante el parto,
- en caso de aborto espontáneo,
- en caso de sangrado durante el embarazo,
- como resultado de procedimientos invasivos realizados durante el embarazo,
- durante la cirugía de embarazo ectópico.
Como profilaxis intraembarazo en mujeres Rh negativas con test de antiglobulina negativo se utiliza la administración de inmunoglobulinas anti-D (en la semana 28 de gestación). La siguiente dosis de inmunoglobulinas se administra solo después de que nazca el bebé. Este método solo asegura un embarazo más cercano. En las mujeres que planean tener aún más hijos, se vuelve a utilizar la inmunoprofilaxis.