Contenido
Acalasia: todo sobre la acalasia esofágica
La acalasia es un trastorno que ocurre cuando las contracciones esofágicas están ausentes o son anormales, el esfínter esofágico inferior no se relaja normalmente y la presión en reposo del esfínter esofágico inferior aumenta. El objetivo del tratamiento es aliviar los síntomas dilatando el esfínter esofágico inferior, inyectando toxina botulínica, con un globo o cortando las fibras musculares del esfínter.
¿Qué es la acalasia?
La acalasia, también llamada cardiospasmo o megaesófago, es un trastorno del movimiento del esófago, que se caracteriza por una sensación de malestar al tragar. Es una enfermedad rara, con una prevalencia de 9-10 / 100 personas. Puede aparecer a cualquier edad, tanto en hombres como en mujeres, con un pico de frecuencia entre 000 y 30 años. Por lo general, comienza, de manera furtiva, entre los 40 y los 20 años y evoluciona gradualmente durante varios meses o incluso años.
¿Cuáles son las causas de la acalasia?
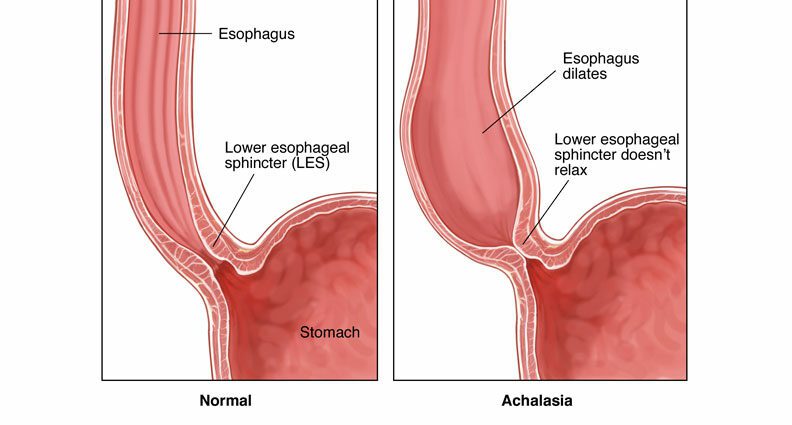
Una vez ingeridos, los alimentos viajan al estómago a través de contracciones rítmicas del músculo esofágico llamadas peristaltismo. Luego, la comida ingresa al estómago a través de la abertura del esfínter esofágico inferior, que es un anillo muscular que mantiene cerrado el extremo inferior del esófago, de modo que la comida y el ácido del estómago no regresen. en el esófago. Cuando traga, este esfínter se relaja normalmente para permitir que la comida pase al estómago.
En la acalasia, suelen aparecer dos anomalías:
- la ausencia de contracción esofágica, o aperistaltismo, causada por la degeneración de los nervios en la pared del esófago;
- y la ausencia o apertura incompleta del esfínter esofágico inferior.
¿Cuáles son los síntomas de la acalasia?
El síntoma principal de la acalasia son los trastornos de la deglución. Esto lleva a:
- disfagia, es decir, una sensación de bloqueo de alimentos al tragar o al pasar por el esófago, que está presente en el 90% de las personas con acalasia;
- las regurgitaciones, especialmente durante el sueño, de alimentos o líquidos no digeridos, que se estancan en el esófago, están presentes en el 70% de los casos;
- a veces, dolor de pecho opresivo;
- si los pacientes inhalan alimentos hacia los pulmones, puede provocar tos, una infección del tracto respiratorio, bronquiectasias, es decir, dilatación de los bronquios o neumonía por inhalación.
Estos síntomas pueden persistir durante muchos años, de manera intermitente y caprichosa, y ocurrir con alimentos sólidos y / o líquidos. Pueden empeorar gradualmente y provocar una pérdida de peso leve o moderada o incluso desnutrición. Las complicaciones respiratorias son comunes y afectan del 20 al 40% de los pacientes.
¿Cómo tratar la acalasia esofágica?
El diagnóstico de acalasia se basa en:
- una exploración endoscópica esopastro-duodenal que permite observar el revestimiento del esófago;
- un examen de rayos X del esófago, en el que el paciente ingiere barita, un medio de contraste opaco a los rayos X, que permite visualizar un esófago dilatado que no se vacía bien;
- y finalmente una manometría esofágica, que permite, gracias a una sonda, medir las presiones a lo largo del esófago y el grado de relajación del esfínter esofágico inferior. En caso de acalasia, la manometría observa la ausencia de contracciones esofágicas en respuesta a la deglución de agua, así como una ausencia total o incompleta de relajación del esfínter esofágico inferior.
Ningún tratamiento puede corregir las alteraciones fisiopatológicas responsables de la acalasia.
Los tratamientos propuestos tienen como objetivo aliviar los síntomas reduciendo la presión del esfínter esofágico inferior y mejorando el paso del contenido esofágico al estómago mediante un efecto de gravedad:
- la inyección de toxina botulínica en el esfínter esofágico inferior por vía endoscópica permite su liberación. Este tratamiento, renovable cada seis a doce meses, está indicado principalmente en los pacientes más frágiles y de alto riesgo quirúrgico;
- Dilatación endoscópica, o dilatación neumática, mediante un balón colocado en la unión esogástrica que se infla y que permite estirar la musculatura y favorecer el vaciado del esófago. Es eficaz en casi el 80 al 85% de los casos;
- La miotomía quirúrgica, conocida como de Heller, consiste en cortar las fibras musculares del esfínter esofágico inferior mediante laparoscopia, técnica quirúrgica que permite acceder al interior del abdomen a través de pequeñas incisiones. Esta intervención, eficaz en más del 85% de los casos, se asocia generalmente a la creación de una válvula a nivel de la unión esogástrica para limitar el riesgo de reflujo gastroesofágico;
- la miotomía endoscópica peroral más reciente (POEM) es una incisión realizada por vía endoscópica. Esta técnica, eficaz en el 90% de los casos, consiste en crear un túnel en la pared del esófago para acceder directamente al esfínter esofágico inferior para cortarlo.
Ciertos tratamientos farmacológicos pueden ayudar a relajar el esfínter. Tienen una eficacia limitada pero pueden prolongar el tiempo entre dos dilataciones con balón o inyecciones de toxina botulínica. Pueden considerarse en pacientes con contraindicación para cirugía o dilatación endoscópica, y en caso de fracaso del tratamiento con toxina botulínica. Estos incluyen en particular:
- nitratos, como dinitrato de isosorbida, para colocar debajo de la lengua antes de las comidas; se observa una mejoría de los síntomas en el 53-87% de los casos;
- Los bloqueadores de los canales de calcio, como la nifedipina, también se colocan debajo de la lengua de 30 a 45 minutos antes de una comida. Se informa mejoría de la disfagia en 53 a 90% de los casos.