Carótida
Las carótidas son arterias que irrigan el cerebro, el cuello y la cara. La estenosis carotídea es la principal patología a temer. Relativamente común con la edad, puede conducir o no a un accidente cerebrovascular transitorio.
Anatomía
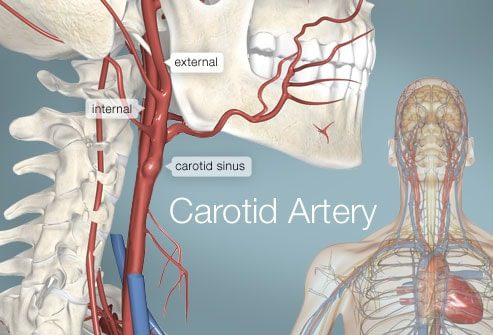
El cerebro está irrigado por diferentes arterias: dos arterias carótidas al frente y dos arterias vertebrales detrás. Estas cuatro arterias se unen en la base del cráneo para formar lo que se llama el Polígono de Willis.
La llamada arteria carótida primaria o común surge de la aorta y asciende en el cuello. Se divide a nivel de la parte media del cuello en dos arterias: la carótida interna y la carótida externa. Esta zona de unión se llama bifurcación carotídea.
fisiología
Las arterias carótidas internas irrigan el cerebro, mientras que las arterias carótidas externas irrigan el cuello y la cara. Por tanto, estas son arterias muy importantes.
Anomalías / Patologías
La estenosis carotídea es la principal lesión a temer en la arteria carótida.
Corresponde a una disminución en el diámetro de la arteria carótida, más a menudo después de la formación de una placa ateromatosa (depósito de colesterol, tejidos fibrosos y calcáreos) dentro de la arteria. En la mayoría de los casos (90%), esta estenosis se localiza a nivel de la bifurcación carotídea cervical.
El riesgo es que la arteria carótida acabe bloqueada por la placa de ateroma o que se fragmente. Puede ocurrir entonces un accidente isquémico transitorio (AIT) que retrocede sin secuelas en menos de 24 horas, o un accidente cerebrovascular (AVC) o infarto cerebral, con secuelas más o menos graves.
La estenosis carotídea es común con la edad: según la Haute Autorité de Santé, del 5 al 10% de las personas mayores de 65 años tienen una estenosis superior al 50%. Se estima que la estenosis carotídea es responsable de aproximadamente una cuarta parte de los accidentes cerebrovasculares.
Tratamientos
El manejo de la estenosis carotídea se basa en el tratamiento farmacológico, el control de los factores de riesgo vascular y para algunos pacientes un procedimiento de revascularización.
En cuanto al tratamiento farmacológico, se prescriben juntos tres tipos de fármacos: un antiagregante plaquetario para diluir la sangre, una estatina para limitar el desarrollo de placas de ateroma y un inhibidor de la ECA (o betabloqueante en algunos casos).
En cuanto a la revascularización, la Autoridad Nacional de Sanidad francesa ha emitido recomendaciones específicas para la indicación de cirugía según el grado de estenosis carotídea sintomática:
- entre el 70 y el 99% de las estenosis, la cirugía está indicada con un beneficio significativo equivalente en hombres y mujeres;
- entre el 50 y el 69% de estenosis, la cirugía puede estar indicada pero el beneficio es menor, especialmente en mujeres;
- entre el 30 y el 49%, la cirugía no es útil;
- por debajo del 30%, la cirugía es perjudicial y no debe realizarse.
Cuando está indicada la revascularización, la cirugía sigue siendo el estándar de oro. El procedimiento, llamado endarterectomía carotídea, se realiza con mayor frecuencia bajo anestesia general. El cirujano hace una incisión en el cuello, pinza las tres arterias y luego corta la arteria carótida al nivel de la estenosis. Luego quita cuidadosamente la placa aterosclerótica y sus restos, luego cierra la arteria con un alambre muy fino.
La angioplastia con stent no está indicada como tratamiento de primera línea. Solo se ofrece en determinados casos concretos de contraindicación para la cirugía.
En caso de estenosis carotídea asintomática:
- superior al 60%: la revascularización mediante cirugía carotídea puede estar indicada en función de determinados factores (esperanza de vida, progresión de la estenosis, etc.);
- en caso de estenosis inferior al 60%, la cirugía no está indicada.
Junto con el tratamiento farmacológico y quirúrgico, es fundamental revisar su estilo de vida para limitar los factores de riesgo: hipertensión arterial, tabaco, hipercolesterolemia y diabetes.
Diagnóstico
La estenosis carotídea puede ser asintomática y descubrirse durante un examen médico por parte de su médico de cabecera o especialista, o durante una ecografía de la tiroides, por ejemplo. La presencia de un soplo carotídeo en la auscultación debe llevar a la prescripción de una ecografía doppler carotídea para diagnosticar una posible estenosis carotídea y evaluar la tasa de obstrucción. Dependiendo de los resultados, se prescribirá angiografía por resonancia magnética, angiografía por tomografía computarizada o angiografía carotídea digital. Permite determinar la localización, morfología y extensión de la placa y evaluar la difusión del ateroma en los otros ejes y en particular en la otra arteria carótida.
Cuando son sintomáticos, los signos de estenosis carotídea son los de ataque isquémico transitorio (AIT) y accidente cerebrovascular. O, dependiendo del área del cerebro afectada:
- daño ocular (pérdida repentina e indolora de la visión en un ojo o amaurosis transitoria);
- parálisis de un lado del cuerpo, total o limitada al miembro superior y / o la cara (hemiparesia, parálisis facial);
- pérdida del habla (afasia).
Ante estos signos, es imprescindible contactar con 15.