Contenido
De acuerdo con su misión, el Consejo Editorial de MedTvoiLokony hace todo lo posible para proporcionar contenido médico confiable respaldado por los últimos conocimientos científicos. La marca adicional "Contenido verificado" indica que el artículo ha sido revisado o escrito directamente por un médico. Esta verificación en dos pasos: un periodista médico y un médico nos permite brindar contenido de la más alta calidad en línea con el conocimiento médico actual.
Nuestro compromiso en esta área ha sido apreciado, entre otros, por la Asociación de Periodistas por la Salud, que otorgó al Consejo Editorial de MedTvoiLokony el título honorífico de Gran Educador.
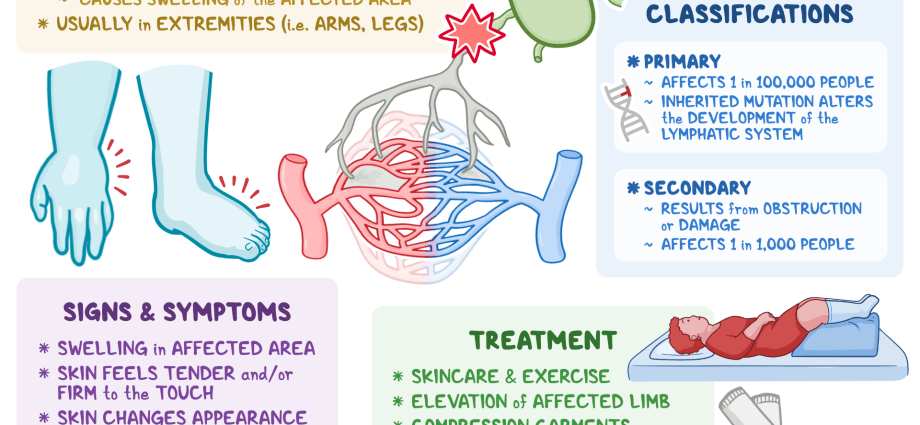
El linfedema es una afección a largo plazo en la que se acumula un exceso de líquido (linfa) en los tejidos, lo que provoca hinchazón. El sistema linfático es parte del sistema inmunológico y es esencial para el funcionamiento del sistema inmunológico. Un líquido llamado linfa circula en el sistema linfático. El linfedema generalmente es causado por un bloqueo en este sistema. El linfedema a menudo afecta uno de los brazos o las piernas. En algunos casos, también puede afectar ambos brazos o ambas piernas. Algunos pacientes pueden incluso experimentar hinchazón de la cabeza, los genitales o el pecho. El linfedema es incurable pero se puede controlar con el tratamiento adecuado.
Linfedema – características y tipos
El linfedema es la inflamación de una o más extremidades que resulta del flujo deficiente del sistema linfático.
El sistema linfático es una red de vasos especializados (vasos linfáticos) en todo el cuerpo para recolectar el exceso de líquido linfático junto con proteínas, lípidos y productos de desecho de los tejidos. Este líquido luego se transfiere a los ganglios linfáticos, que filtran los productos de desecho y contienen células que combaten las infecciones llamadas linfocitos.
El exceso de líquido en los vasos linfáticos eventualmente regresa al torrente sanguíneo. Cuando los vasos linfáticos están bloqueados o no pueden drenar el líquido linfático de los tejidos, se produce una inflamación local (linfedema).
El linfedema afecta más comúnmente un brazo o una pierna, pero rara vez puede afectar ambas extremidades.
Linfedema primario es el resultado de anomalías anatómicas en los vasos linfáticos y es una enfermedad hereditaria rara.
Linfedema secundario se debe a un daño reconocible u obstrucción de vasos y ganglios linfáticos que funcionan normalmente. Las causas más comunes de linfedema secundario incluyen lesiones mecánicas, procedimientos quirúrgicos, infecciones bacterianas y fúngicas, tumores neoplásicos que oprimen los vasos linfáticos, inflamación de la piel o de los ganglios linfáticos, obesidad, filariosis, insuficiencia venosa crónica, radioterapia o incluso falta prolongada de ejercicio, causado por ej. lesión.
Apoye el buen funcionamiento de su sistema linfático con el suplemento dietético Lymph Formula – Panaseus, que está disponible en Medonet Market a un precio favorable.
Ver también: 10 procedimientos médicos más caros
Linfedema – causas
Hay muchas causas de linfedema. Puede resultar de defectos congénitos o adquiridos. Por lo tanto, el linfedema se divide en primario y secundario.
Las causas del linfedema primario
El linfedema primario es una anomalía del sistema linfático y generalmente ocurre al nacer, aunque es posible que los síntomas no aparezcan hasta más adelante en la vida. Según la edad de aparición de los síntomas, se describen tres formas de linfedema primario. La mayoría de los linfedemas primarios ocurren sin antecedentes familiares conocidos de la enfermedad.
- Hinchazón congénita (linfedema congénito) – aparece después del nacimiento, es más común en mujeres y representa aproximadamente el 10-25% de todos los casos de linfedema primario. Un subgrupo de personas con linfedema congénito hereda una afección conocida como enfermedad de Milroy.
- Inflamación temprana (linfedema precoz) – es la forma más común de linfedema primario. Se define como el linfedema que aparece después del nacimiento y antes de los 35 años, con síntomas más frecuentes en la adolescencia. El linfedema precoz es cuatro veces más frecuente en mujeres que en hombres.
- Hinchazón tardía (linfedema tardío) – El linfedema, que se manifiesta después de los 35 años, también se conoce como enfermedad de Meige. Es menos común que el linfedema hereditario y el linfedema temprano.
Las causas del linfedema secundario
El linfedema secundario se desarrolla cuando un sistema linfático que funciona normalmente se bloquea o daña. Una causa relativamente común es la cirugía de cáncer de mama, especialmente cuando se combina con radioterapia. Esto causa linfedema unilateral en el brazo.
Cualquier tipo de cirugía que requiera la extirpación de ganglios linfáticos regionales o vasos linfáticos tiene el potencial de causar linfedema. Los procedimientos quirúrgicos asociados con el linfedema incluyen extirpación de venas, lipectomía, escisión de cicatrices de quemaduras y cirugía vascular periférica.
La lesión de los ganglios linfáticos y los vasos linfáticos que conducen al linfedema también puede producirse por traumatismos, quemaduras, radiación, infección, presión, inflamación (p. ej., artritis reumatoide y eccema) o invasión tumoral de los ganglios linfáticos.
Sin embargo, en todo el mundo, la filariasis es la causa más común de linfedema. La filariasis es la infección directa de los ganglios linfáticos por el parásito Wuchereria bancrofti. La enfermedad se propaga entre los humanos por medio de mosquitos y afecta a millones de personas en los trópicos y subtrópicos de Asia, África, el Pacífico Occidental y partes de América Central y del Sur.
La invasión de parásitos daña el sistema linfático, lo que lleva a la hinchazón de los brazos, los senos, las piernas y, en los hombres, el área genital. Toda la pierna, el brazo o el área genital pueden hincharse varias veces su tamaño normal.
Además, la inflamación y el debilitamiento de la función del sistema linfático dificultan que el cuerpo combata las infecciones. La filariasis linfática es la principal causa de discapacidad permanente en el mundo.
Ver también: Los parásitos y nosotros
Linfedema – síntomas
El linfedema generalmente ocurre en uno o ambos brazos o piernas, dependiendo de la extensión y ubicación de la lesión. El linfedema primario también puede ocurrir en uno o ambos lados del cuerpo.
El linfedema puede ser levemente visible o debilitante y grave, como en la filariosis, en la que una extremidad puede hincharse varias veces su tamaño normal. Por primera vez, la persona afectada puede notarlo como asimetría entre los brazos o las piernas, o dificultad para ajustar el cuerpo a la ropa o las joyas. Si la hinchazón se vuelve pronunciada, puede ocurrir fatiga por sobrepeso, así como vergüenza y movilidad limitada.
La acumulación prolongada de líquido y proteínas en los tejidos conduce a la inflamación y, finalmente, a la cicatrización de los tejidos, lo que provoca una hinchazón severa y tensa que no forma edema con fóvea. La piel en el área afectada se engrosa y puede adquirir una apariencia grumosa, descrita como el efecto 'peau d'orange'. La piel que lo cubre también puede volverse escamosa y agrietada, y pueden desarrollarse infecciones cutáneas bacterianas o fúngicas secundarias. Las áreas afectadas pueden estar sensibles y doloridas, y puede haber pérdida de movilidad o flexibilidad.
Otros síntomas que pueden acompañar al linfedema incluyen:
- enrojecimiento o picazón;
- hormigueo o dolor ardiente;
- fiebre y escalofríos;
- flexibilidad articular reducida;
- dolor sordo y sensación de plenitud en el área involucrada;
- erupción cutánea
La función del sistema inmunitario también se ve afectada en las zonas inflamadas y con cicatrices afectadas por el linfedema, lo que provoca infecciones frecuentes e incluso un tumor maligno de los vasos linfáticos conocido como linfangioma maligno (del latín. linfangiosarcoma).
Ver también: ¿Cómo reconocer una erupción alérgica? Causas, síntomas y tratamiento de las alergias cutáneas
Linfedema – diagnóstico
Se realiza un historial médico completo y un examen físico para descartar otras causas de hinchazón de las extremidades, como edema por insuficiencia cardíaca congestiva, insuficiencia renal, coágulos de sangre u otras afecciones. A menudo, un historial médico de cirugía u otras afecciones que afecten a los ganglios linfáticos indicarán la causa y permitirán realizar un diagnóstico de linfedema.
Si la causa de la hinchazón no está clara, se pueden realizar otras pruebas para determinar la causa de la hinchazón en la extremidad en cuestión.
- Linfogammagrafía, es decir, examen de anomalías del sistema linfático en el flujo o la estructura de la linfa. Al paciente se le inyecta una cantidad muy pequeña de una sustancia radiactiva llamada radiotrazador que viaja a través del área que se está examinando. Una cámara especial y una computadora sobre el paciente crean imágenes dentro de su cuerpo que muestran cualquier problema en el sistema linfático. El tratamiento es indoloro (aunque puede sentir un picor al inyectarlo) y los efectos secundarios son mínimos. El material radiactivo será excretado de su cuerpo a través de la orina.
- Una ecografía Doppler analiza el flujo sanguíneo y la presión al reflejar ondas sonoras de alta frecuencia (ultrasonido) en los glóbulos rojos. Puede ayudar a encontrar obstáculos y descartar otras posibles causas de hinchazón, como coágulos de sangre.
- La resonancia magnética nuclear (RMN) utiliza un imán, ondas de radio y una computadora para tomar una serie de imágenes tridimensionales detalladas del interior del cuerpo. Puede mostrar una imagen precisa del exceso de líquido en los tejidos.
- La TC (tomografía computarizada) utiliza rayos X para mostrar imágenes transversales detalladas de las estructuras de nuestro cuerpo. La TC también muestra obstrucciones en los sistemas linfáticos. Tanto la TC como la RM muestran el tamaño y la cantidad de ganglios linfáticos, lo que ayuda a determinar el tipo de linfedema primario.
- La bioimpedancia espectroscópica es una prueba no invasiva que mide la cantidad total de agua en el cuerpo del paciente, tanto a nivel extracelular como intracelular. Muchas clínicas utilizan esta prueba en pacientes con riesgo de linfedema mediante la realización de evaluaciones periódicas de rutina para comprobar si hay cambios en el volumen. Se ha demostrado que puede detectar el linfedema antes de que aparezcan signos visibles de hinchazón.
- Linfografía de colorante: una prueba realizada con el uso de verde de indocianina (ICG, verde de indocianina). El tinte se inyecta debajo de la piel y se absorbe a través del sistema linfático. Una cámara infrarroja especial mapea la función linfática. La linfografía es una técnica de imagen que le permite visualizar el flujo linfático superficial.
Linfedema – tratamiento
No hay cura para el linfedema. Los tratamientos están dirigidos a reducir la hinchazón y controlar las molestias y otros síntomas.
Los tratamientos de compresión pueden ayudar a reducir la hinchazón y prevenir cicatrices y otras complicaciones. Ejemplos de tratamientos de compresión son:
- mangas elásticas o medias: deben ajustarse correctamente y proporcionar una presión gradual desde el extremo de la extremidad hacia el tronco.
- vendajes: vendajes más ajustados alrededor del extremo de la extremidad y envueltos sin apretar hacia el torso para estimular el drenaje linfático desde la extremidad hacia el centro del cuerpo.
- dispositivos de compresión neumática: son mangas o medias conectadas a una bomba que proporciona compresión secuencial desde el extremo del miembro hacia el cuerpo. Se pueden usar en la clínica o en el hogar y son útiles para prevenir la cicatrización a largo plazo, pero no se pueden usar en todos, como aquellos con insuficiencia cardíaca congestiva, trombosis venosa profunda o ciertas infecciones.
- masaje: Las técnicas de masaje, conocidas como drenaje linfático manual, pueden ser útiles para algunas personas con linfedema, el masaje se puede realizar aplicando el gel Propolia BeeYes BIO sobre hematomas y hematomas, que también tiene propiedades antiedema, también se puede utilizar una piedra en forma de corazón para masaje para masaje Tadé Pays du Levant mármol o pizarra,
- ejercicios: su médico o fisioterapeuta puede recetarle ejercicios que aprieten y estimulen ligeramente los músculos de sus brazos o piernas para estimular el flujo linfático.
La linfa, una mezcla de hierbas disponible en Medonet Market, ayudará a aliviar los síntomas del linfedema. También vale la pena hacer kinesiotaping. Puede hacerlo usted mismo si compra el kit de inicio de Kinesiotaping Cure Tape.
Se considera la cirugía si otros tratamientos no quirúrgicos no funcionan. No todas las personas son candidatas para la cirugía, pero algunos síntomas pueden aliviarse con la cirugía.
- Procedimiento de bypass linfático (Procedimiento de derivación linfática): Los vasos y venas linfáticas se conectan y redirigen alrededor de las obstrucciones, lo que permite que el líquido linfático drene directamente al sistema venoso del cuerpo. Los avances en las técnicas quirúrgicas ahora están reduciendo los riesgos y creando procedimientos menos invasivos.
- Transferencia de ganglios linfáticos: Los ganglios linfáticos de otras partes del cuerpo se colocan en áreas donde el sistema linfático se ha dañado. Este procedimiento ayuda a restaurar un sistema linfático saludable en esta región.
- Liposucción : La liposucción es un procedimiento en el que se extrae grasa y otros tejidos a través de una pequeña incisión en el cuerpo.
- reducción de volumen: Esto implica quitar toda la piel, la grasa y el tejido del área afectada y luego colocar un injerto de piel sobre esa área. Solo se utiliza en casos muy avanzados y severos.
Las infecciones de la piel y los tejidos asociadas con el linfedema deben tratarse de manera rápida y eficaz con los antibióticos apropiados para evitar la propagación al torrente sanguíneo (sepsis). Los pacientes afectados de linfedema deben vigilar constantemente la infección de la zona afectada. En las regiones afectadas del mundo, la dietilcarbamazina se usa para tratar la filariasis.
Ver también: Algunos datos interesantes sobre la trasplantología
Linfedema – complicaciones
Las complicaciones comunes del linfedema son la inflamación de la piel y los tejidos conectivos (celulitis) y la linfangitis (latín. linfangitis). La trombosis venosa profunda (la formación de coágulos de sangre en las venas más profundas) también es una complicación conocida del linfedema. Otras complicaciones del linfedema incluyen deterioro funcional en el área afectada y problemas estéticos.
Las personas con linfedema crónico a largo plazo durante más de 10 años tienen un 10 % de probabilidades de desarrollar cáncer de los vasos linfáticos, conocido como linfangioma maligno (del latín linfangiosarcoma). El cáncer comienza como un bulto rojizo o morado visible en la piel y se propaga rápidamente. Es un tumor agresivo que se trata mediante la amputación de una extremidad enferma. Incluso con tratamiento, el pronóstico es malo: menos del 10% de los pacientes sobreviven después de 5 años.
Vale la pena señalar que el linfedema puede afectar la apariencia y esto, a su vez, puede tener un efecto psicológico, especialmente en las personas que viven con cáncer. El linfedema aumenta el riesgo de desarrollar depresión.
Ver también: Linfangitis aguda
Linfedema – ejercicio
Se alienta a las personas con linfedema a llevar un estilo de vida saludable, que incluya ejercicio y ejercicio regulares. Sin embargo, en algunos casos, es posible que necesite la ayuda de un especialista para ayudarlo a hacer ejercicio de manera segura y efectiva.
Los estudios han demostrado que las mujeres con riesgo de linfedema después de la cirugía de cáncer de mama no tendrán mayor riesgo de linfedema en el brazo si realizan ejercicios suaves de levantamiento. Tal ejercicio, dicen los investigadores, puede reducir el riesgo de linfedema.
Los tipos de ejercicio que pueden ser beneficiosos incluyen aquellos que:
- aumentar la flexibilidad;
- practican estiramientos;
- construyen fuerza.
También se recomienda el ejercicio aeróbico, que se enfoca en la parte superior del cuerpo, ayuda a perder peso y fomenta la respiración profunda.
Si hay alguna pesadez o cambio en la forma, textura u otra alteración de la extremidad, debe observarse. Esto puede significar que su nivel actual de ejercicio es demasiado alto.
Los expertos creen que los músculos actúan como una bomba durante el ejercicio, bombeando la linfa a las áreas donde se necesita.
Sin embargo, aún no hay suficiente evidencia para respaldar ningún tipo particular de ejercicio para el linfedema. Se recomienda a las mujeres operadas de cáncer de mama que busquen la ayuda de un fisioterapeuta especialista u otro profesional de la salud para ayudarlas a aumentar gradualmente su actividad física.
Linfedema – dieta adecuada
El linfedema se controla mejor con buenos hábitos alimenticios. Nuestro sistema linfático funciona de manera más eficiente gracias a mejores nutrientes de alimentos naturales mínimamente procesados (frutas, verduras, granos integrales). Comer sano nos acerca a nuestro peso ideal, lo que es un factor importante para reducir los síntomas de la enfermedad. Nos hace sentir mejor en general.
La alimentación saludable para el linfedema incluye las siguientes reglas.
- Reducir el consumo de alimentos ricos en sal y grasas.
- Incluya al menos de 2 a 4 porciones de frutas y de 3 a 5 porciones de verduras en su plan de comidas diarias.
- Comer una variedad de alimentos para obtener todos los nutrientes que necesita.
- Utilice la información de las etiquetas de los envases para hacer la mejor elección para un estilo de vida saludable.
- Comer alimentos ricos en fibra como pan integral, cereales, pasta, arroz, frutas y verduras frescas.
- Beber mucha agua: se recomiendan ocho vasos de 240 ml de agua por día.
- Mantener un peso corporal ideal. Un dietista registrado o un médico pueden ayudarlo a calcular su peso corporal ideal para esta situación y podemos medir su IMC.
- Evitar las bebidas alcohólicas.
Ver también: Datos perturbadores. Comemos demasiada carne y dulces y no suficiente pescado y verduras
Linfedema – prevención
El linfedema primario no se puede prevenir, pero se pueden tomar medidas para reducir el riesgo de desarrollar linfedema si existe riesgo de linfedema secundario, por ejemplo, después de una cirugía de cáncer o radioterapia.
Los siguientes pasos pueden ayudar a reducir el riesgo de desarrollar linfedema en personas con riesgo de linfedema secundario.
- Proteja su brazo o pierna. Evite lesionar la extremidad afectada. Las heridas, raspaduras y quemaduras pueden causar infección. Protéjase de objetos afilados. Por ejemplo, aféitate con una afeitadora eléctrica, usa guantes cuando trabajes en el jardín o cocines, y usa un dedal para coser. Si es posible, evite los procedimientos médicos como el muestreo de sangre y las vacunas para la extremidad afectada.
- Deja que tus miembros descansen. Después del tratamiento del cáncer, se recomienda el ejercicio y el estiramiento. Sin embargo, evite la actividad extenuante hasta que se recupere de la cirugía o la radiación.
- Evite las sensaciones de calor en el brazo o la pierna. No aplique hielo ni compresas tibias en la extremidad afectada. También proteja la extremidad enferma del frío extremo.
- Levanta el brazo o la pierna. Si es posible, eleve la extremidad afectada por encima del nivel del corazón.
- Siéntate correctamente. Para mantener las piernas fluidas, intente practicar una buena postura manteniendo los pies apoyados en el suelo y evite cruzar las piernas. Trate de no sentarse por más de 30 minutos.
- Evite la ropa ajustada. Evite cualquier cosa que pueda pellizcarle el brazo o la pierna, como ropa ajustada y, en el caso de la parte superior del brazo, esfigmomanómetros. Pida medir su presión arterial en el otro brazo.
- Mantenga su brazo o pierna limpios. Haz del cuidado de la piel y las uñas una prioridad. Revise la piel de su brazo o pierna diariamente para ver si hay cambios o grietas en la piel que puedan provocar una infección. No andes descalzo. Siempre aplique protector solar (SPF 30 o superior) cuando salga. Mantén tu piel escrupulosamente limpia. Seque completamente la piel (incluso entre los dedos de manos y pies). Aplique la loción sobre la piel circundante, pero no entre los dedos. Lávese las manos con frecuencia con agua tibia y jabón, especialmente antes de preparar las comidas y después de usar el baño o tocar ropa de cama o ropa sucia.